Alvoren af COVID-19 kan variere enormt. I nogle forårsager det slet ingen symptomer, og i andre er det livstruende med nogle mennesker er særligt sårbare til dens meget alvorlige påvirkninger.
Virussen uforholdsmæssigt stor påvirker mænd og folk der er ældre og som har betingelser som diabetes , fedme. I Storbritannien og andre vestlige lande etniske minoriteter er også blevet uforholdsmæssigt ramt.
Mens mange faktorer bidrager til, hvor alvorligt mennesker påvirkes, herunder adgang til sundhedspleje, erhvervsmæssig eksponering og miljømæssige risici såsom forurening, det bliver klart, at det for nogle af disse risikogrupper er deres immunforsvar - betændelse - der forklarer, hvorfor de bliver så syge.
Specifikt ser vi, at risikoen forbundet med diabetes, fedme, alder og køn alle er relateret til, at immunsystemet fungerer uregelmæssigt, når det konfronteres med virussen.
Betændelse kan gå for langt
Et fælles træk for mange patienter, der får svær COVID, er alvorlig lungeskade forårsaget af en alt for kraftig immunrespons. Dette er kendetegnet ved oprettelsen af masser af inflammatoriske produkter kaldet cytokiner - den såkaldte cytokinstorm.
Cytokiner kan være virkelig stærke redskaber i immunresponset: de kan f.eks. Stoppe reproduktion af vira. Imidlertid kan nogle cytokinhandlinger - såsom at hjælpe med at få andre immunceller til at bekæmpe en infektion eller forbedre disse rekrutterede cellers evne til at komme gennem blodkar - forårsage reel skade, hvis de ikke kontrolleres. Dette er præcis, hvad der sker i en cytokinstorm.
Mange hvide blodlegemer skaber cytokiner, men specialiserede celler kaldet monocytter og makrofager synes at være nogle af de største syndere i generering af cytokinstorme. Når de kontrolleres ordentligt, er disse celler en styrke for evigt, der kan opdage og ødelægge trusler, rydde og reparere beskadiget væv og bringe andre immunceller ind for at hjælpe.
Men i svær COVID fejler den måde, monocytter og makrofager fungerer på. Og dette gælder især hos patienter med diabetes og fedme.
Glukose brænder skader
Hvis diabetes ikke kontrolleres godt, kan det resultere i høje niveauer af glukose i kroppen. EN nylig undersøgelse viste, at i COVID reagerer makrofager og monocytter på høje niveauer af glukose med bekymrende konsekvenser.
Virussen, der forårsager COVID, SARS-CoV-2, har brug for et mål at klemme fast for at invadere vores celler. Dets valg er et protein på celleoverfladen kaldes ACE2. Glukose øger niveauerne af ACE2, der er til stede på makrofager og monocytter, hvilket hjælper virussen med at inficere de celler, der skal hjælpe med at dræbe den.
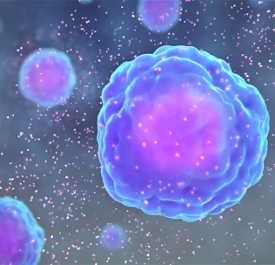 Cytokiner, små proteiner frigivet af et antal immunceller, spiller en nøglerolle i retning af immunresponset. Scientificanimations.com, CC BY-SA
Cytokiner, små proteiner frigivet af et antal immunceller, spiller en nøglerolle i retning af immunresponset. Scientificanimations.com, CC BY-SA
Når virussen er sikkert inde i disse celler, får den dem til at begynde at fremstille masser af inflammatoriske cytokiner - hvilket effektivt starter cytokinstormen. Og jo højere niveauerne af glukose er, desto mere vellykket replikerer virussen sig inde i cellerne - i det væsentlige brænder glukosen virussen.
Men virussen er ikke færdig endnu. Det får også de virusinficerede immunceller til at fremstille produkter, der er meget skadelige for lungen, såsom reaktive iltarter. Og oven på dette reducerer virussen andre immunceller - lymfocytter - til at dræbe den.
Fedme forårsager også høje niveauer af glukose i kroppen og svarer til diabetes, påvirker makrofag- og monocytaktivering. Forskning har vist, at makrofager fra overvægtige individer er en ideelt sted for at SARS-CoV-2 skal trives.
Andre risici forbundet med betændelse
Den samme slags inflammatoriske profil, som diabetes og fedme forårsager, ses også hos nogle ældre mennesker (dem over 60 år). Dette skyldes et fænomen kendt som betændende.
Betændelse er kendetegnet ved at have høje niveauer af proinflammatoriske cytokiner. Det er påvirket af en række faktorer, herunder genetik, mikrobiomet (bakterierne, vira og andre mikrober, der lever i og på dig) og fedme.
Mange ældre har også færre lymfocytter - selve celler, der specifikt kan målrette mod og ødelægge vira.
Alt dette betyder, at deres immunsystem for nogle ældre ikke kun er dårligt rustet til at bekæmpe en infektion, men det er også mere sandsynligt, at det fører til et skadeligt immunrespons. At have færre lymfocytter betyder også, at vacciner muligvis ikke fungerer så godt, hvilket er vigtigt at overveje, når man planlægger en fremtidig COVID-vaccinkampagne.
Et andet puslespil, der har været bekymrende for forskere, er, hvorfor mænd virker så meget mere sårbare over for COVID. En af årsagerne er, at celler hos mænd synes at være lettere inficeret af SARS-CoV-2 end kvinder. ACE2-receptoren, som virussen bruger til at fastgøre og inficere celler er udtrykt meget mere hos mænd end kvinder. Mænd har også højere niveauer af et enzym kaldet TMPRSS2, der fremmer virusets evne til at komme ind i cellerne.
Immunologi tilbyder også nogle spor om kønsforskellen. Det har længe været kendt, at mænd og kvinder adskiller sig i deres immunrespons, og dette gælder i COVID.
A nylig fortryk (forskning, der endnu ikke er gennemgået) har sporet og sammenlignet immunresponset mod SARS-CoV-2 hos mænd og kvinder over tid. Det fandt ud af, at mænd var mere tilbøjelige til at udvikle atypiske monocytter, der var dybt pro-inflammatoriske og i stand til at gøre cytokiner typiske for en cytokinstorm. Kvinder havde også en tendens til at have en mere robust T-celle respons, som er nødvendig til effektiv virussnedræbning. Men øget alder og et højere kropsmasseindeks vendte den beskyttende immuneffekt hos kvinder.
Undersøgelser som disse fremhæver, hvor forskellige mennesker er. Jo mere vi forstår disse forskelle og sårbarheder, jo mere kan vi overveje, hvordan vi bedst kan behandle hver patient. Data som disse fremhæver også behovet for at overveje variation i immunfunktion og inkluderer personer med forskellig demografi i lægemiddel- og vaccineforsøg.![]()
Om forfatteren
Sheena Cruickshank, professor i biomedicinske videnskaber, University of Manchester
Denne artikel er genudgivet fra The Conversation under en Creative Commons-licens. Læs oprindelige artikel.
bøger_immune